
25. aprill 2021
Tekst: Maire Vasar, Tartu Ülikooli kliinikumi vanemarst-õppejõud ja Tartu Ülikooli lastekliiniku lastearst-allergoloog
Astma on lapseea kõige sagedam krooniline haigus, mida tänapäeval on võimalik raviga väga hästi kontrolli all hoida.

Astmaravi eesmärk on saavutada ja säilitada pikaajaline kontroll haiguse sümptomite üle, ennetada ägenemishoogusid ja hoida hingamistegevus normilähedane. Tänapäevane astmaravi tagab lapsele tavapärase elu ja piiranguteta sportimise, mängimise ning vaba aja veetmise sarnaselt eakaaslastega. Astma kontrolli püütakse säilitada vähima võimaliku raviga ja seega minimaalse kõrvaltoimete riskiga. Uued astmaravimid on tõhusad ja väheste kõrvaltoimetega.
On kaks peamist tüüpi astmaravimeid: hooravimid ehk astma sümptomeid leevendavad ravimid ja astmat kontrollivad ravimid püsiraviks.
Igal astmahaigel peab olema selle tõve sümptomeid leevendav ravim ehk bronhilõõgasti, mida ta saab kasutada astmahoo ja haiguse ägenemise korral esmaabiks. Laps ja ka ta vanemad peavad ära tundma sümptomid, mis viitavad astma ägenemisele. Tavaliselt on tegemist samasuguste haigusnähtudega, mida laps tundis juba enne astma diagnoosimist.
Tüüpilised ägenemise sümptomid on
Kõige tõhusam astmahoo ravim on inhaleeritav kiiretoimeline bronhilõõgasti salbutamool, mis lõõgastab hingamisteede seintes olevaid lihaseid mõne minutiga. Ravim avab hingamisteed, hingamine muutub kergemaks ning vilistav hingamine ja köhahoog taanduvad. Ravimi toime kestab 4–6 tundi.
Bronhilõõgasti annus ja kasutamise sagedus sõltuvad astmahoo ja bronhide ahenemise raskusest. Üldiselt tuleks järgida raviarsti soovitusi. Kui astmahoog ei möödu esmaraviga või hoopis raskeneb, tuleb konsulteerida arstiga või pöörduda haiglasse.
Bronhilõõgastit soovitatakse kasutada ka astmanähtude ennetamiseks enne intensiivsemat füüsilist koormust, kuid siiski mitte liiga kergekäeliselt. See ravim on üldjuhul hästi talutav ja kõrvaltoimeid ilmneb vähe. Ravimi suhtes tundlikumatel, aga ka tavapärasest suuremate annuste kasutamisel põhjustab salbutamool lihasevärinat, südamepekslemist ja ärevust, mis õnneks mööduvad kiiresti.
Suurte annuste korrapärane tarvitamine astma pikaajalises ravis võib siiski tuua kahju. Mida vähem on bronhilõõgastit vaja, seda parem – seepärast ongi eriti tähtis astma kontrolli all hoidmine põletikuvastase raviga.
NB! Bronhilõõgasti ei ravi astmale iseloomulikku põletikku ega turset hingamisteedes.
Astmat kui hingamisteede limaskesta põletikulist haigust peab juba algjärgus ravima põletikuvastaste arstimitega. Põletikuravi langetab bronhide ülitundlikkust nii allergeenide kui ka mittespetsiifiliste ärritajate suhtes. Raviga vähenevad astma sümptomid, paranevad koormustaluvus ja hingamisfunktsioon.
Püsiravi tehakse mittesteroidse preparaadiga või inhaleeritava hormoonpreparaadi glükokortikosteroidiga olenevalt sümptomite raskusest, sagedusest ja hingamisest. Kui püsiravi toimub ettekirjutuse järgi, siis hooravimit polegi vaja.
Eelistatuim püsiravim astma korral on inhaleeritav hormoon. See on kõige tõhusam põletikuvastase toimega ravim.
Ravi alustatakse annusega, mille mõjul sümptomid taanduvad. Seejärel jõutakse väikseima annuseni, millega patsient on heas seisundis.
Inhaleeritav hormoon ravib paikselt hingamisteede limaskesta põletikku ning seetõttu tekib laste astmaravis kasutatavate annuste korral väga harva ebasoovitavaid kõrvaltoimeid, nagu kasvupeetus, muutused süsivesikute, rasva ja luustiku ainevahetuses. Kõrvaltoimete ohtu mõjutavad annuse suurus, lapse kaal, ravi kestus ning lapse individuaalne tundlikkus. Mõnikord võib paikse kõrvaltoimena ilmneda hääle kähedus või suu seennakkus (soor). Suu loputamine ja hammaste pesemine pärast inhalatsiooni vähendab kõrvalmõjude võimalust.
Põletikuvastane toime saabub alles 2–3-nädalase ravi järel – seega on oluline, et ravi tehakse iga päev, isegi kui laps tunneb end hästi. Pikaajalises ravis määrab arst väikseima hormooniannuse, mis hoiab haigusnähud kontrolli all ja tagab hea hingamisfunktsiooni.
Antileukotrieen on astma põletikku vähendav ravim, mis ei ole glükokortikoid ja mis mõjub hästi just kerge astmaga lastele ja väikelastele. Võrreldes inhalatsioonraviga on lapsevanemal ravimit mugav anda ja lapsel võtta. Ravimit tuleb tarvitada üks kord päevas õhtuti ja see on saadaval ka närimistablettidena, mis sobivad kuni 15 aasta vanuseni. Antileukotrieen on üldjuhul hästi talutav ja ohutu astmaravim. Kõrvaltoimeid on väga harva, kuigi üksikutel juhtudel on tekkinud nahalööve, kõhuvalu või käitumishäired.
Kui astma ei ole raviga kontrolli alla saadud ja haiguse sümptomid püsivad, peab raviarst püsiravi tõhustama. Inhaleeritava hormooni annust võib lühiajaliselt suurendada, kuid lastel eelistatakse inhaleeritava hormooni kombinatsiooni lisaravimiga.
a) Üks võimalus on inhaleeritav hormoon koos pikatoimelise bronhilõõgastiga ühes inhalaatoris.
b) Teine võimalus on inhaleeritava hormooni ja antileukotrieeni kombinatsioon.
c) Raske astma korral võib vaja minna inhaleeritava hormooni, pikatoimelise bronhilõõgasti ja antileukotrieeniga kombinatsioonravi.
Astma püsiravimid ei põhjusta sõltuvust ega kaota oma toimet ka pikaajalisel kasutamisel.
NB! Põletikku kontrollivad ravimid ei leevenda järsku tekkivat köha, vilistavat hingamist ega õhupuudust!
Et hoida põletik kontrolli all ja vältida haiguse raskenemist, peab põletikuravimeid võtma arsti juhiste järgi regulaarselt – ka siis, kui sümptomeid ei ole ja laps tunneb end hästi. Kui määratud ravi ei tehta korrektselt, siis haigusnähud püsivad või halvenevad, põletikust tingitud hingamisteede kahjustus süveneb ning hingamine muutub nigelamaks. Puudulikult ravitud astma ei pruugi aga enam ravimitele hästi alluda.
Umbes kolmandik astmahaigetest ei kasuta astmaravimeid ettekirjutuse järgi, mistõttu arstil on sageli raske hinnata, kas astmanähud on põhjustatud halvast ravisoostumusest (kui inimene ei soostu arsti määratud ravimeid võtma ja ettekirjutusi täitma) või astma raskenemisest. Kui püsiravi ei ole tehtud korrapäraselt, tuleb seda raviarstile kindlasti tunnistada ja leida koos temaga halva ravisoostumuse põhjused, miks ei ole raviplaanist kinni peetud. Astmakäsitluse lahutamatu osa ongi pidev koolitus, et anda rohkem teavet astmat põdevale lapsele ja tema vanematele ning vähendada raviga seotud muresid ning hirme.
Astmaravi edukus sõltub ka ravimi õigest võtmisest: kas patsient oskab talle määratud arstimit õigesti kasutada või mitte. Astmaravimid manustatakse peamiselt inhalaleerides, kuna siis satub rohi just vajalikku toimekohta ja ravib paikselt põletikku hingamisteedes. Lokaalse manustamise tõttu ongi inhaleeritavate hormoonide süsteemne toime minimaalne.
Ravimit võib inhaleerida pulbrina, aerosoolinhalaatoriga ühendatud vahemahuti abil või nebulisaatoriga.
Ravimi võtmise viis valitakse vanuse järgi.
Astmaravi eesmärk on saada ja hoida haigus kontrolli all – see tähendab astma sümptomite puudumist, ägenemiste ennetamist ja head kopsutalitlust. Eesmärk on lapsele võimaldada täiesti normaalne elu.
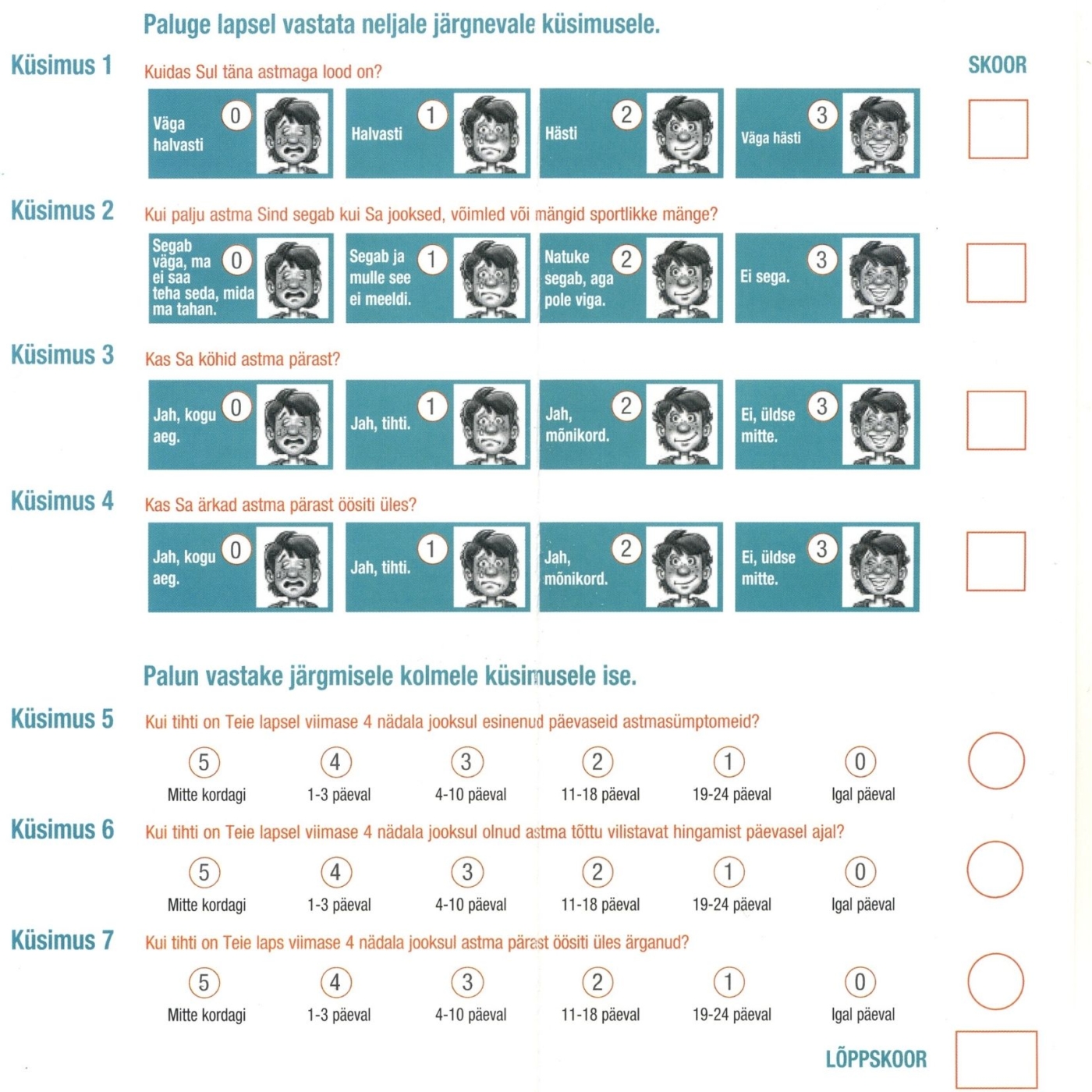
Rahvusvahelistes ravijuhistes soovitatakse astma kontrolli hindamiseks kasutada standardiseeritud astma kontrolli testi (AKT). AKT täitmisel saadud punktide arv näitab, kui hästi on patsiendi astma hetkel kontrolli all. Astma on hea kontrolli all, kui punktisumma on 20 või rohkem. Kui punktisumma on vähem kui 20, siis astma ei ole kontrolli all.
AKT ei asenda teisi astma jälgimise meetodeid, kuid on mugav abivahend ravi juhtimisel. Astmatesti saab patsient teha ise (www.hinga.ee) ja arutada tulemusi oma raviarsti või astmaõega.
Astma saab kõige kindlamini kontrolli alla, kui laps võtab vajalikke ravimeid, jälgib määratud raviplaani, vähendab allergeenikontakti, liigub piisavalt ning kui tema pereliikmed loobuvad suitsetamisest. Enamik astmaatikuid suudab selle eesmärgi saavutada, mis tähendab, et nad saavad elada täiesti tavalist elu.
Kui ravile vaatamata on lapsel pidevalt haigusnähud, haigushooge leevendavate ravimite kasutamine sageneb või kui laps ei saa astma tõttu teha kõike seda, mida soovib, siis astma ei ole mingil põhjusel kontrolli all. Sellisel juhul tuleks nõu pidada oma astmaõe või raviarstiga. Astmahaige lapse ravi edukuse tagab lapse või nooruki, lapsevanemate ja erialaarsti ning perearsti tõhus koostöö.
Laste astma kontrolli test (AKT) on usaldusväärne, kiire ja lihtne astma kontrolli hindamise test, mis sobib 4–11-aastastele. Palu lapsel vastata neljale järgmisele küsimusele. Vajadusel anna lapsele lisaselgitusi. Alates viiendast küsimusest peaks lapsevanem ise vastama.
Test sobib täiskasvanutele ja üle 12-aastastele lastele.
